Roy ♡ Blackmore
Пользователь
- Сообщения
- 361
- Реакции
- 474
- Баллы
- 127
- Возраст
- 24
- Сервер
- Ruby
*Зав.Отделением* Больница *LV* - *Roy Blackmore*
Заявление
Я, вышеупомянутый сотрудник, выполнил диссертационную работу , и готов предоставляю ее на рассмотрение.

Я, вышеупомянутый сотрудник, выполнил диссертационную работу , и готов предоставляю ее на рассмотрение.
Цирроз Печени.
Невозвратимое изменение структурной организации печени в итоге хронических заболеваний, со стойким нарушением выполняемых ею функций, возрастанием давления в системе портальных вен – называется циррозом печени.
Болезнь имеет широкое распространение и находится на шестом месте как причина смерти в возрастной группе от 35 до 60 лет, с количеством случаев около 30 на 100 тысяч населения в год. Особую тревогу вызывает то, что частота заболевания за последние 10 лет увеличилась на 12%. Мужчины болеют в три раза чаще. Основной пик заболеваемости приходится на период после сорока лет.
Печень – самая крупная в организме железа пищеварительной и внутренней секреции.
Наиболее важные функции печени:
- Нейтрализация и утилизация вредных веществ, поступающих в организм из внешней среды и образующихся в процессе жизнедеятельности.
- Строительство белков, жиров и углеводов, используемых для образования новых тканей и замены отработавших свой ресурс клеток.
- Образование желчи, участвующей, в обработке и расщеплении пищевых масс.
- Регуляция реологических свойств крови путём синтеза в ней части факторов свёртывания.
- Удержание баланса белкового, углеводного и жирового обмена путём синтеза альбуминов, создания дополнительных резервов (гликоген).
Строение печени
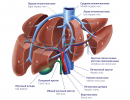
Структурной единицей печени является долька (ацинус), состоящая их нескольких клеток (гепатоцитов). Они объединяются в своеобразный шестиугольный цилиндр.
В центре ацинуса проходит печёночная (центральная) венула, а по углам предполагаемого гексаэдра, между гепатоцитов - портальные тракты.
Портальные тракты состоят:
-
Печёночная артерия. Она несёт свежую, богатую кислородом кровь для обеспечения жизнедеятельности печени из ветвей аорты.
- Печёночная венула. Она является ветвью портальной (воротной) вены, образующейся путём слияния верхней и нижней брыжеечных вен, несущих кровь от кишечника. Эта кровь насыщена усвоенными из пищи веществами. Часть из них, без предварительной обработки в самой печени, может нанести непоправимый вред организму.
- Желчные капилляры. Они собирают секретируемые гепатоцитами ферменты, необходимые для переваривания, тем самым формируя желчь. Желчные капилляры, сливаясь в крупные желчные ходы, депонируя часть образованного секрета в желчном пузыре, в последующем, путём общего желчного протока, выходят в просвет 12-перстной кишки, где желчь и смешивается с пищей.
- Нервные стволики.
- Лимфатические сосуды.
Именно с нарушения строения печёночной дольки, начинается необратимая цепь структурных изменений в печени, приводящая, в конце концов, к гибели человека.
Процессы, происходящие при развитии цирроза печени:
- Гибель по различным причинам некоторого количества гепатоцитов.
- Формирование на их месте соединительной ткани, сдавливающей и нарушающей нормальный ток крови в портальных трактах, центральной вене. Образовавшаяся соединительная ткань так же нарушает формирование и отток желчи по желчным капиллярам. В результате этого, часть желчи, необходимой для переваривания пищи, впитывается напрямую в кровь, вызывая интоксикацию организма и проявления желтухи.
- Перестройка сосудистой системы, питавшей погибший печёночный ацинус, с формированием новых коммуникаций (анастомозов).
- Пролиферация желчных протоков.
- Деление оставшихся гепатоцитов с формированием узлов-регенератов. Однако, функциональная недееспособность этих узлов, не позволяет в результате появиться нормальной печёночной ткани.
- Часть узлов-регенератов, ввиду своего безудержного роста, обеднённого кровоснабжения и сдавливания с боков образованной соединительной тканью – погибают. Это вызывает стимуляцию новых рубцовых процессов, приводящих к уплотнению печени и уменьшению и без того ограниченного количества функционирующих к тому времени гепатоцитов.
По мере нарастания объёма поражённой ткани печени, происходит и качественный сдвиг в нарушении функций печени.
Причины развития цирроза печени
- Хроническая алкогольная интоксикация. В среднем, цирроз формируется через 10-15 лет от начала злоупотребления. Причём, необходимая для этого ежесуточная доза потребления абсолютного алкоголя в расчете на 96% спирт, для женщины в три раза меньше, чем для мужчины и составляет 20 грамм в сутки.
- Вирусные гепатиты B, C и D.
- Различные аутоиммунные заболевания с изначальным развитием гепатита.
- Болезни желчевыводящих путей (вторичный билиарный цирроз печени).
- Механическая закупорка внепечёночных и внутрипечёночных желчных путей обусловленная формированием желчных камней. Для развития цирроза при этом, достаточно наличие нарушения прохождения желчи от 3 до 18 месяцев.
- Первичный склерозирующий холангит. Весьма редкое заболевание, сочетаемое, как правило, с наличием язвенного колита. При этом происходит инфицирование желчных протоков. Воспалительный процесс распространяется на близлежащую ткань печени, происходит её повреждение с дальнейшим
развитием цирроза.
- Интоксикация гепатотоксическими химическими (четыреххлористый углерод, иметилнитрозамин, хлороформ, бензол, нитро- и аминосоединения, ртуть, золото и свинец) и лекарственными веществами (противотуберкулезные и противораковые препараты, анаболические стероидные средства и др.).
- Растительные яды: грибные (фаллоидин, фаллоин, бетта-аманитин) и зерновые (афлатоксины), образовавшиеся в перезимовавших злаках, кукурузе, рисе. Эти вещества вызывают острую токсическую дистрофию печени с массивным некрозом ткани. Вместо неё в дальнейшем и формируется цирроз.
- Генетически обусловленные нарушения обмена веществ (гепатолентикулярная дегенерация, болезнь Вильсона-Коновалова, гепатоцеребральная дистрофия, галактоземия, гликогеноз, муковисцидоз, гемохроматоз, недостаточность α1-антитрипсина).
- Снижение притока крови через портальную вену при флеботромбозах, сдавливании извне (хронический панкреатит, опухоли поджелудочной железы).
- Длительный венозный застой печени при хронических сердечнососудистых заболеваниях (констриктивный перикардит, венооклюзионная болезнь, сердечная недостаточность).
- Первичный билиарный цирроз без видимой причины. Встречается преимущественно у женщин в климактерическом периоде.
- Криптогенный цирроз. Причина возникновения его осталась не выявленной. Характеризуется крайне агрессивным непрекращающимся течением. Является абсолютным показанием для трансплантации печени.
- Врождённое отсутствие у младенцев желчных протоков.
- Болезнь Рандю-Ослера. Иначе это заболевание известно как наследственная геморрагическая телеангиэктазия. Заболевание редкое и обусловлено врождённым недоразвитием и нефункциональностью внутрипечёночной сосудистой системы печени.
- Жировое перерождение печени при наличии нарушений в обмене веществ (ожирение, сахарный диабет).
- Паразитарные и инфекционные болезни печени (эхинококкоз, бруцеллез, описторхоз, токсоплазмоз, аскаридоз и др.).
- Причиной врождённого цирроза печени у новорожденных может стать и развившаяся у матери при беременности вирусная инфекция (цитомегалия, герпетическая инфекция, краснуха). Возможность этих вирусов проникать через плацентарный барьер и наносить поражение печени, становится здесь основным механизмом возникновения цирроза у младенца. Развившийся сывороточный гепатит при иммунизации беременной женщины, так же может стать причиной этой патологии у родившегося ребёнка. Отмечены так же поражения печени у новорожденных при наличии у матерей таких заболеваний как сифилис, токсоплазмоз, листериоз.
- После шунтирующих операций на желудочно-кишечном тракте.
Симптомы цирроза печени
В тех случаях, когда цирроз печени развивается постепенно, вне чёткой связи с какой-либо интоксикацией или воздействием агрессивного фактора, заболевание может носить скрытую клиническую симптоматику, проявляясь впервые на стадии осложнений. Интенсивность жалоб, проявление симптомов и их сочетаний зависит от многих составляющих. Но в целом, в начальных стадиях заболевания, можно выделить следующие группы симптомов, которые и объединяются в синдромы.
- Астенический синдром (понижение аппетита, высокая утомляемость, общая слабость, похудание, эпизоды кратковременных небольших повышений температуры тела, сложность в концентрации внимания, дневная сонливость при нарушениях ночного сна, раздражительность, слезливость, обидчивость и придирчивость, подозрительность к окружающим, истерические реакции).
- Диспепсический синдром (тошнота, рвота, остаточное чувство горечи во рту, отрыжка, чувство тяжести в животе при приёме жирной пищи и алкоголя с возникновением боли, метеоризм).
Появляется желтуха кожных покровов и склер глаз. Цвет кожи может принимать различные оттенки от жёлто-зелёного, до бронзово-коричневого. Моча принимает вид насыщенного тёмного пива. При этом, кал становится цвета белой глины или мела.
Вместе с желтухой появляется кожный зуд, принимающий иногда навязчивый характер. Иногда внутрикожно, на веках глаз можно увидеть мелкие желтые пятна - ксантелазмы. Пальцы начинают походить по контурам на барабанные палочки. Ногтевые ложа полнокровны.
Нечёткие боли в животе усиливаются одновременно с увеличением его в размерах. Больному становится трудно дышать. Он задыхается в горизонтальном положении, а боковые поверхности живота при этом западают. При пальпации живота определяется баллотирующая жидкость, свидетельствующая о наличии асцита (выпот в брюшной полости невоспалительного генеза).
Так же, при ощупывании живота, определяется увеличение нормальных границ печени с выпиранием нижнего края из-под рёберной дуги. При крупноузловом циррозе наоборот, можно отметить уменьшение печени в размерах.
Волосяной покров в области половых органов и подмышечных впадин редеет.
Резко снижается половое влечение. У мужчин ослабевает эрекция и увеличиваются в размерах грудные железы (гинекомастия). У женщин наблюдаются нарушения менструального цикла различного типа.
У больного уменьшается общая мышечная масса со снижением тонуса и силы оставшейся. Дети с развившимся циррозом отстают в половом и физическом развитии.
Начинаются определяться так называемые «печёночные знаки»:
- Покраснение ладонных поверхностей кистей.
- Проявление в поверхностных отделах кожных покровов верхней трети туловища, контуров мелких капилляров красного цвета. Они сплетаются между собой и напоминают маленьких паучков. Их ещё называют «сосудистые звёздочки». Характерно, что при надавливании на них, они исчезают и появляются вновь после отнятия пальца.
- Язык принимает ярко-алый, малиновый цвет и становится гладким. Его ещё называют в таких случаях «лаковый».
Из-за возникающих затруднений тока крови через печень, нарастают проявления синдрома портальной гипертензии, включающего в себя:
- Наличие свободной жидкости в брюшной полости (асцит).
- Расширение подслизистых вен прямой кишки с формированием геморроя при его отсутствии ранее.
- Увеличение просвета подслизистых вен в нижней трети пищевода с образованием сплетений.
- Варикозное расширение подкожных вен нижних конечностей с нарастанием отёка в подкожной клетчатке.
- Значительное увеличение селезёнки в размерах, что проявляется болями в левом подреберье. Кроме того, непальпируемая ранее, она начинается прощупываться и иногда можно видеть её контуры в этой области живота.
- Появление варикозно расширенных вен на передней поверхности живота, большей частью в околопупочной области. Сплетаясь между собой, внешний вид расширенных контуров вен может напоминать вид головы легендарной медузы Горгоны. Иногда можно прослушать венозный шум, особенно около пупка – симптом Крювелье - Баумгартена. Большей частью это наблюдается при незаращении пупочной вены.
Именно в эту стадии болезни и появляются осложнения, служащие непосредственной причиной смерти.
Осложнения цирроза печени

1. Спонтанный асцит-перитонит. Наиболее частое объяснение его развития имеет теория «пропотевания» кишечной флоры, располагающейся в просвете кишечника при падении общего иммунитета, так характерного для цирроза печени. Таким образом, происходит обсеменение стерильного до этого времени асцита и появляется симптоматика «острого живота», резко нарастает интоксикация. Иногда симптоматика может быть стёрта или вообще сглажена.
2. Кровотечения. По причине общей кровоточивости и повышения давления в портальной системе, могут возникать спонтанные повторяющиеся внутренние кровотечения в области ворот печени.
Чаще же встречаются кровотечения из варикозно-расширенных вен пищевода, принимая характер массивной кровопотери. Клинически, больной ощущает резкую слабость с обморочным состоянием, появляется стул чёрного, дёгтевидного цвета. При тошноте, в рвотных массах можно увидеть кровь от алого цвета, до вида «кофейной гущи» в различных вариациях и больших количествах. При отсутствии своевременно оказанной помощи, такие случаи заканчиваются летально.
Реже возникают массивные кровотечения из геморроидальных вен прямой кишки. В таких случаях в стуле можно увидеть жидкую кровь и общий вид каловых масс будет напоминать малиновое желе.
При наличии хронической язвы желудка и 12-перстной кишки, кровотечения из них при обострении также могут привести к смерти.
Неостанавливающиеся обычными методами носовые кровотечения, так же могут встречаться и становиться частью общего геморрагического синдрома.
3. Печёночная кома. Это крайняя степень проявления печёночной энцефалопатии, развивающейся по причине массивной интоксикации, обусловленной печёночной недостаточностью. Ранние признаки энцефалопатии входят в симптоматику астенического синдрома и проявляются изменениями в психике и поведенческих реакциях на окружающее. В дальнейшем, при присоединении почечной недостаточности (почки тоже уже не справляются с дезинтоксикационной функцией), неврологическая симптоматика нарастает, больной становится более «оглушённым», медлительным. Отравление клеток головного мозга токсинами достигает такой степени, что они не могут выполнять свои функции. Глубокая и продолжительная потеря сознания, с нарушением основных групп рефлексов – становится проявлением наступившей печёночной комы, которая посредством отёка головного мозга со сдавлением жизненно важных центров и становится причиной смерти.
4. Инфекционные осложнения. Наряду с описанным ранее асцит-перитонитом, по причине сниженной иммунной реакции на инфекционные агенты, больные циррозом печени чаще подвержены воспалительным процессам. Это проявляется пневмониями, инфекциями мочевыводящих путей. Причём, болезни носят затяжной характер, имеют тенденцию к распространению на соседние органы и по всему организму с помощью тока крови. Часто приводят к сепсису с последующей смертью.
5. Развитие гепатоцелюллярного рака (рак-цирроз печени).
6. Тромбоз воротной вены.
Лабораторные и инструментальные методы диагностики заболевания
1. Общий анализ крови:- анемия (снижение эритроцитов и гемоглобина),
- лейкопения (при присоединении бактериальной инфекции и при активности заболевания возможно увеличение лейкоцитов),
- тромбоцитопения (дополнительно может указывать на увеличение в размерах селезёнки),
- повышение СОЭ.
- высокий белок (протеинурия),
- цилиндрурия,
- микрогематурия (эритроциты в моче),
- выявляется билирубин и уробилин.
3. Биохимический анализ крови:
- повышение активности АЛТ и АСТ, щелочной фосфатазы,
- снижение уровня общего белка и альбумина в крови,
- высокое содержание меди, железа,
- понижение концентрации калия,
- понижение мочевины, холестерина,
- высокие показатели тимоловой пробы при одновременном снижении сулемовой,
- повышение билирубина.
5. Дополнительно производится исследование на маркеры вирусных и аутоиммунных гепатитов для определения причины цирроза.
6. Лучевая диагностика цирроза с помощью УЗИ, рентгенологических методов (КТ и МРТ).
7. Радионуклидные методы (применяется коллоидная сера, меченная технецием 99mТс) - сцинтиграфия. С её помощью оценивается степень снижения функции печени, оценить объём поражения.
8. Пункционная биопсия печени под контролем УЗИ или при лапароскопической операции. Позволяет определять в некоторых случаях причину, однако, основной целью её проведения служит оценка склеротических изменений в структуре ткани органа для возможного прогноза заболевания. Кроме того биопсия – основной метод дифференциальной диагностики рака печени и цирроза.
9. Эндоскопические методы исследования служат для оценки степени выраженности портальной гипертензии по состоянию подслизистых вен нижней трети пищевода.
10. Исследование кала на скрытую кровь для выявления желудочно-кишечных кровотечений.
11. Так же необходим контроль показателей в крови креатинина, электролитов для своевременного определения наступления почечной недостаточности.
12. Определение альфа-фетопротеина в крови, наличие которого позволяет заподозрить перехода цирроза печени в рак.
13. Иммунограмма в активной фазе цирроза печени: падение активности и количества Т-лимфоцитов-супрессоров, высокие показатели уровня иммуноглобулинов, повышенная чувствительность Т-лимфоцитов к печеночному специфическому липопротеину.
Прогноз заболевания

При появлении осложнений (фаза декомпенсации), по истечении трёх лет, живыми остаются только 11-40% больных.
В других случаях, при чётком соблюдении диеты и медикаментозном лечении возможно достижение больным и преклонного возраста.
Большое распространение в оценке степени тяжести цирроза, в этой связи получила шкала Чайльда-Пью (Child-Рugh).
| Показатели | Баллы | ||
| 1 | 2 | 3 | |
| Асцит | Нет | Мягкий, легко поддаётся лечению | Напряжённый, плохо поддаётся лечению |
| Энцефалопатия | Нет | Лёгкая (I—II) | Тяжёлая (III—IV) |
| Билирубинмкмоль/л(мг%) | менее 34 (2,0) | 34—51 (2,0—3,0) | более 51 (3,0) |
| Альбумин, г | более 35 | 28—35 | менее 28 |
| Протромбиновое время , (сек) или протромбиновый индекс (%) | 1—4 (более 60) | 4—6 (40—60) | более 6 (менее 40) |
5-6 баллов соответствует классу A.
7-9 - класс B.
При сумме баллов 10-15 – выставляется класс C.
Класс А – указывает на наличие компенсированного цирроза.
Класс В и С – относятся к декомпенсированным циррозам.
Семилетний рубеж при выявлении цирроза в компенсированной (А) стадии достигают половина больных. Дальнейший прогноз индивидуален и зависит от различных факторов.
Кроме того, в стадии декомпенсации, при развитии осложнений, используется и другая система оценки - SAPS (Simplified Acute Physiology Score).
Оценочные критерии в этой системе более разнообразны: возраст больного, показатели пульса и дыхательных движений в минуту, систолическое артериальное давление, температура тела, гематокрит, лейкоциты крови, мочевина, калий, натрий, и бикарбонаты плазмы, суточный диурез, а также стадия печёночной комы.
Лечение цирроза печени
До некоторых пор, установка диагноза «цирроз печени» подразумевало под собой вынесение смертного приговора больному.
Однако, с развитием трансплантологии, операции по пересадке печени стали уже рутинными в некоторых странах. Абсолютным показанием для трансплантации печени стали криптогенный цирроз и цирроз-рак на ранних стадиях. После пересадки органа, более 80% больных проживают пятилетний рубеж и продолжают жить дальше.
Большие надежды возлагаются на развитие генной инженерии и терапией стволовыми клетками. Разработки в этой области уже ведутся.
Основа терапевтического лечения лежит в неукоснительном соблюдении диеты, ограничении психических и физических нагрузок, и применении лекарственных средств только по показаниям. Необходимо исключить вакцинацию. Следует ограничить воздействие крайних перепадов температур в любую сторону, пребывание под прямыми лучами солнца. Недопустимо голодание и применение сомнительных методов народной медицины.
Основы диетотерапии при циррозе печени:
-
Исключается из рациона алкоголь, соль, минеральные воды, содержащие натрий, пищевая сода (пирожные, бисквитное печенье, торты, выпечка и обычный хлеб), продукты содержащие консерванты (соленья, ветчина, бекон, солонина, рыбные и мясные консервы, баночные соусы), майонез, все виды сыров, устрицы, мидии, мороженное, колбаса.
- Отказ от жаренной и жирной пищи.
- При изготовлении пищи разрешается применение только натуральных приправ.
- Используемое мясо и рыба должны быть нежирных сортов и только в варёном или тушёном виде. Суточная доза мясных продуктов не должна превышать 100 гр. и равномерно распределена в течении дня. Избыток мяса негативным способом сказывается на самочувствии больного. С появлением признаков энцефалопатии, употребление белка в сутки вообще следует ограничить сорока граммами.
- Можно употреблять яйца (взаимозаменяемость: одно яйцо соответствует 50 гр. мяса).
- Ежесуточное потребление молока не должно превышать больше одного стакана в сутки. Возможно применение сметаны.
- Необходимо проводить разгрузочные дни, во время которых белковая пища не входит в рацион. Эти дни по преобладанию употребляемых продуктов можно назвать как «арбузные» или «огуречные».
- Можно употреблять вареный рис. Разумеется, без соли.
- Ограничивается сливочное масло, однако широко применяется растительное.
- Овощи и фрукты употребляются в свежем виде. Дополнительная термическая обработка допускается незадолго до приёма пищи.
- При наличии отёков, принятие жидкости ограничивается 1-1,5 литрами в сутки.
Применение лекарственных препаратов должно быть направлено на предотвращение возможных осложнений.
Кроме того, медикаментозное лечение основных заболеваний, приведших к циррозу, приводит к значительному снижению активности процесса. К примеру - интерферонотерапия при наличии вирусного гепатита или применение глюкокортикоидов при аутоиммунном гепатите.
Широкое применение находит хирургическое лечение, направленное на восстановление желчеоттока при вторичном билиарном циррозе. Поэтому так важен поиск причины цирроза.
Необходимо избегать, особенно при декомпенсации, употребление нестероидных противовоспалительных препаратов (аспирин, ибупрофен), как возможную причину возникновения кровотечений и почечной недостаточности.
Лечение патологических проявлений и осложнений при циррозе подразумевают под собой:
- Уменьшение асцита консервативными (мочегонные препараты по схеме) и хирургическими (выведение жидкости через дренажи) методами.
- Снятие проявлений портальной гипертензии - от применения неселективных бета-адреноблокаторов (пропранолол, надолол) до перевязки расширенных вен во время операции.
- Лечение энцефалопатии (ноотропы, сорбенты).
- Лечение диспепсии с помощью коррекции питания и применения ферментных препаратов без желчных кислот (панкреатин). Возможно в таких случаях и применение эубиотиков - бактисубтил, энтерол, бифидумбактерин и лактобактерин.
- Превентивная антибиотикотерапия для профилактики инфекционных осложнений при планируемых посещениях дантиста, перед инструментальными манипуляциями.
- Показано применение препаратов, содержащих цинк для профилактики судорог при обычной мышечной нагрузке и в комплексе лечения печеночной недостаточности, для снижения гипераммониемии.
- Для снятия кожного зуда испорльзуют антигистаминные вещества, а также препараты, содержащие урсодеоксихолевую кислоту.
- Назначение андрогенов мужчинам с выраженными проявлениями гипогонадизма и коррекция гормонального фона женщин для профилактики дисфункциональных маточных кровотечений – под контролем эндокринолога.
- Профилактика остеопороза у больных с хроническим холестазом и при первичном билиарном циррозе, при наличии аутоиммунного гепатита с приёмом кортикостероидов. Для этого дополнительно вводится кальций в комплексе с витамином Д.
- При наличии одиночных очагов перерождения в гепатоцеллюлярную карциному и тяжести течения заболевания класса А, больным показано операционное удаление пораженных сегментов печени. При клиническом классе болезни В и С и массивном поражении, в ожидании проведения трансплантации, назначают противоопухолевое лечение для воспрепятствия прогрессии. Для этого используют как воздействие токов и температур (чрескожная радиочастотная термальная абляция), так и химиотерапию путем прицельного введения масляных растворов цитостатиков в сосуды, питающие соответствующие сегменты печени (хемоэмболизация).
- Хирургическая коррекция портальной гипертензии для профилактики желудочно-кишечных кровотечений, включает в себя наложение сосудистых анастомозов (мезентерикокавальный и спленоренальный) а так же склеротерапию имеющихся расширенных вен.
- Местное применение зонда Блэкмора, с помощью которого раздувающаяся в просвете пищевода воздушная манжетка, сдавливает расширенные кровоточащие вены.
- Прицельное обкалывание стенки пищевода склерозирующими веществами.
- Кровезаместительная терапия.
Профилактика цирроза печени заключается в своевременном выявлении и полноценном лечении заболеваний, приводящих к циррозу. Кроме того, необходимо устранение воздействия вредных факторов, имеющих негативное влияние на клетки печени.
